Con tutta probabilità il Piano vaccinale 2016-2018 (pdf) verrà definitivamente approvato il 5 novembre dalla conferenza Stato-Regioni.
Con tutta probabilità il Piano vaccinale 2016-2018 (pdf) verrà definitivamente approvato il 5 novembre dalla conferenza Stato-Regioni.
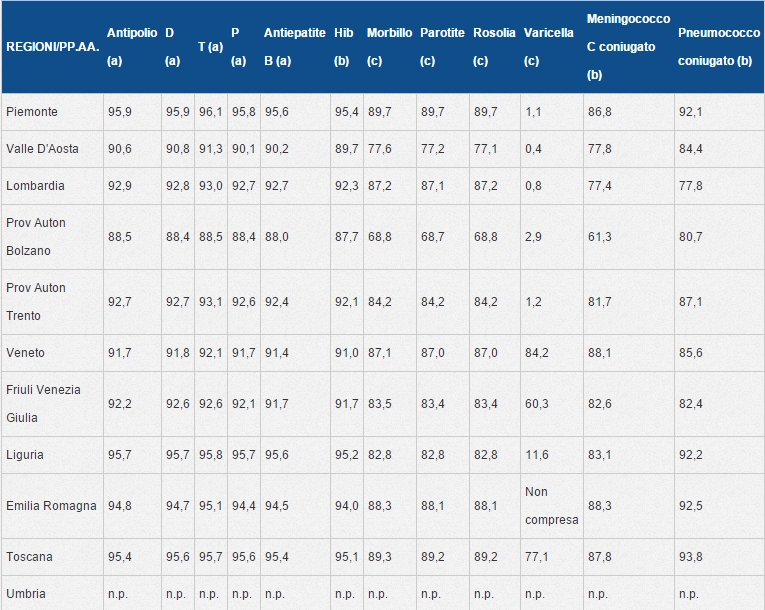
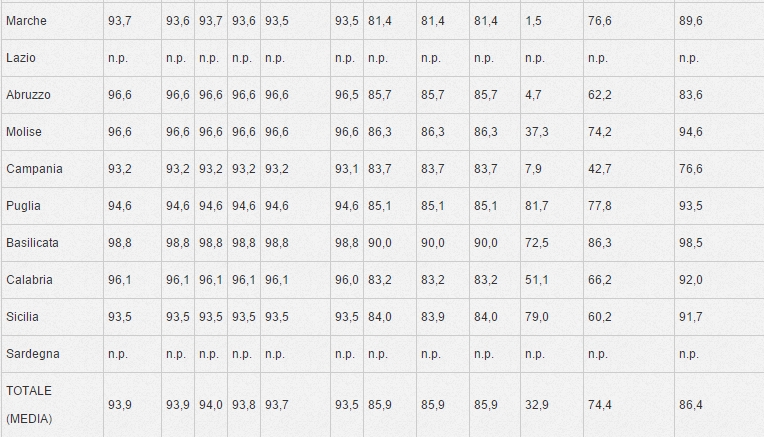
I dati mostrano una flessione delle coperture vaccinali, sotto il 95%, soglia che garantirebbe l’eradicazione della circolazione di virus e batteri responsabili delle malattie prevenibili con vaccino.
E’ importante quindi che il nuovo Piano si ponga l’obiettivo di garantire una copertura adeguata e l’uniformità dell’offerta vaccinale su tutto il territorio e tutte le fasce sociali, che mantenga il Paese libero dal virus della Polio e che persegua attivamente l’eradicazione di morbillo e rosolia, come recitano gli obiettivi dell’Organizzazione Mondiale della Sanità.
La discussione della bozza del documento è stata animata negli scorsi giorni da una diatriba fra gli autori dello stesso Piano e un esperto di sanità pubblica, Vittorio De Micheli, già responsabile delle epidemiologia delle vaccinazioni e delle malattie infettive per la Regione Piemonte e attualmente vicedirettore posso l’Assessorato della sanità della Regione.
De Micheli è anche esponente di spicco del Cochrane Vaccine Field, noto per le revisioni indipendenti sull’efficacia dei vaccini. In un articolo pubblicato sul Sole 24 ore Sanità il 27 ottobre De Micheli muove alcuni rilievi sostanziali al Piano vaccinale, che dal prossimo anno introdurrebbe, accanto ai cicli vaccinali classici, l’offerta attiva di altri vaccini, fra cui il meningococco B, l’HPV ai maschi, il rotavirus e l’Herpes Zoster, con obiettivi di copertura possibilmente del 95%.
Tre giorni dopo il giornale ha pubblicato la lettera di risposta degli autori del Piano vaccinale, in si arriva a minacciare querela per quanto affermato dall’autore.
- Piano nazionale vaccini, cura di trasparenza contro la «teoria del complotto». Vittorio Demicheli. Sanità24, 27 ottobre 2015
- Piano nazionale vaccini: «Pronti a iniziative giudiziarie contro gravissime e false affermazioni». Sanità24, 30 ottobre 2015
Scienzainrete ha esaminato i documenti interessati dal dibattito e li vuole proporre ai lettori per una loro valutazione, sperando che un confronto nel merito possa stemperare tensioni che non giovano alla giusta causa dei vaccini. Una sorta di fact checking migliorabile nei prossimi giorni con la lettura approfondita dei documenti che mettiamo a disposizione di tuttii, convinti che solo la trasparenza e l’esercizio dello spirito critico consentano di affrontare seriamente ogni discussione sui vaccini.
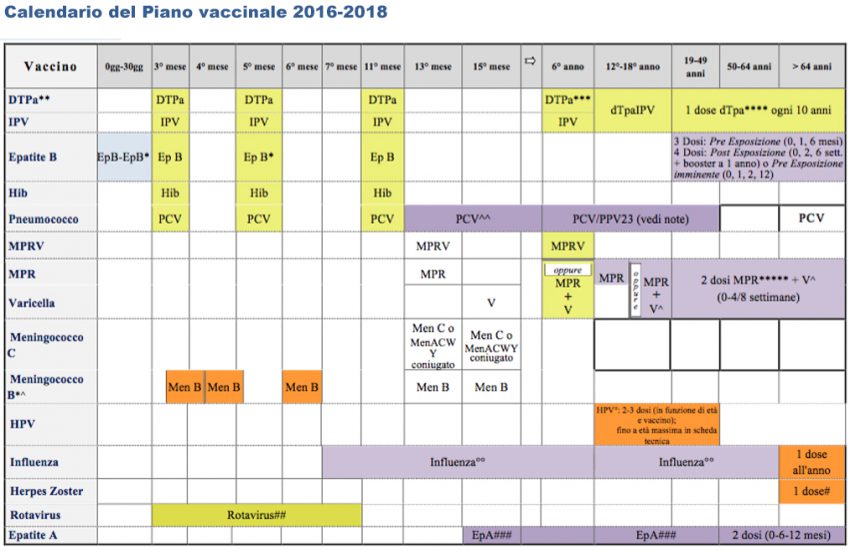
Il primo appunto che l’autore muove al Piano è che “il calendario riportato all’interno del Piano nazionale di vaccinazione è la copia fedele del “calendario per la vita” sponsorizzato dalle industrie del farmaco”. E che questo alimenterebbe le teorie del complotto che stanno alla base del rifiuto vaccinale.
Confrontando i due documenti (vedi sotto) i calendari appaiono effettivamente molto simili (vengono addirittura usati gli stessi colori), con qualche cautela in più nel calendario del piano vaccinale su influenza e meningogcocco C.
Il “calendario vaccinale per la vita 2014” è l’ultima edizione di una serie approntata dalle società scientifiche SITI, SIP, FIMP, FIMMG), che radunano igienisti, pediatri e medici di medicina generale (vd. Epidemiologia & Prevenzione, novembre-dicembre 2014 – pdf).
Non emerge dalla lettura del documento la sponsorizzazione delle industrie del farmaco. Gli autori sono società scientifiche che si occupano di vaccini, per i cui studi a volte gli autori ricevono finanziamenti da industrie farmaceutiche.
La dipendenza degli studi sui vaccini dal finanziamento privato viene in qualche modo ammessa dallo stesso Piano vaccinale 2016-2018 (fra i quali si trovano alcuni autori del “calendario”).
Fra gli 11 obiettivi del Piano Nazionale della prevenzione vaccinale 2016-2018 si afferma infatti (11esimo e ultimo punto): “Favorire, attraverso una collaborazione tra le Istituzioni Nazionali e le Società Scientifiche, la ricerca e l’informazione scientifica indipendente sui vaccini”. Nel resto del Piano, tuttavia, non si dice altro su come raggiungere questo obiettivo, che non viene citato come priorità.
I due calendari a confronto
L’autore osserva inoltre che il nuovo Piano potenzia l’offerta di vaccini “rispetto ai cicli vaccinali di base” senza risolvere “il nodo di come raggiungere le coperture necessarie a trasformare in salute questo potenziamento di offerta”.
La domanda implicita sembra essere: infittire il calendario vaccinale quando le coperture attese non sono ancora state raggiunte potrebbe avere l’effetto di allontanare la popolazione dall’offerta di questo importante presidio sanitario? Difficile una risposta netta.
Alcune fonti però avanzano la stessa osservazione. In particolare l’Istituto Superiore di sanità in alcuni documenti recenti di analisi dei vaccini anti meningococco e anti pneumococco. Fra le altre cose si legge: “L’introduzione di sedute vaccinali aggiuntive nel calendario nazionale potrebbe avere ricadute sull’organizzazione dei servizi vaccinali e sulla compliance alla vaccinazione da parte delle famiglie”. (ISS, istruttoria meningococco B, Giugno 2014, pag. IX).
Riportiamo qui l’elenco completo degli obiettivi specifici di copertura vaccinale dei vaccini inclusi nel nuovo Calendario nazionale, per i quali è prevista l’offerta attiva e gratuita alla popolazione: in grassetto gli obiettivi nuovi rispetto al precedente piano vaccinale (2012-2014).
- Raggiungimento e mantenimento di coperture vaccinali ≥ 95% per le vaccinazioni anti DTPa, Poliomielite, Epatite B, Hib, nei nuovi nati e delle vaccinazioni anti DTPa e Poliomielite a 5-6 anni;
- Raggiungimento e mantenimento di coperture vaccinali ≥ 90% per la vaccinazione dTpa negli adolescenti all’età di 14-15 anni (5° dose), (range 11-18 anni);
- Raggiungimento e mantenimento di coperture vaccinali per 1 dose di MPR ≥ 95% entro i 2 anni di età;
- Raggiungimento e mantenimento di coperture vaccinali per 2 dosi di MPR ≥ 95% nei bambini di 5-6 anni di età e negli adolescenti (11-18 anni);
- Raggiungimento e mantenimento nei nuovi nati di coperture vaccinali ≥ 95% per la vaccinazione antipneumococcica;
- Raggiungimento e mantenimento nei nuovi nati e negli adolescenti (11-18 anni) di coperture vaccinali ≥ 95% per la vaccinazione antimeningococcica; (Il nuovo Piano estende al vaccino anti menigococcico B tale obiettivo)
- Raggiungimento e mantenimento di coperture vaccinali per 1 dose di vaccinazione antivaricella ≥ 95% entro i 2 anni di età, a partire dalla coorte 2014; (l’obiettivo della copertura della vaccinazione anti varicella era presente già nel piano 2012-2014 ma si decide di posporlo al 2015 previa verifica del raggiungimento delle coperture vaccinali esistenti)
- Raggiungimento e mantenimento di coperture vaccinali per 2 dosi di vaccinazione antivaricella ≥ 95% nei bambini di 5-6 anni di età (a partire dalla coorte 2014) e negli adolescenti;
- Raggiungimento e mantenimento di coperture vaccinali ≥ 95% per la vaccinazioni anti rotavirus nei nuovi nati;
- Raggiungimento di coperture vaccinali per ciclo completo di HPV ≥ 70% nelle dodicenni a partire dalla coorte del 2001, ≥ 80% nelle dodicenni a partire dalla coorte del 2002, ≥ 95% nelle dodicenni a partire dalla coorte del 2003;
- Raggiungimento di coperture vaccinali per ciclo completo di HPV ≥ 70% nei dodicenni a partire dalla coorte del 2003, ≥ 80% nei dodicenni a partire dalla coorte del 2004, ≥ 95% nei dodicenni a partire dalla coorte del 2005;
- Riduzione della percentuale delle donne in età fertile suscettibili alla rosolia a meno del 5%;
- Raggiungimento di coperture per la vaccinazione antinfluenzale del 75% come obiettivo minimo perseguibile e del 95% come obiettivo ottimale negli ultrasessantacinquenni e nei gruppi a rischio;
- -Raggiungimento di coperture per la vaccinazione antipneumococcica del 75% come obiettivo minimo perseguibile e del 95% come obiettivo ottimale negli ultrasessantacinquenni e nei gruppi a rischio;
- Raggiungimento di coperture per la vaccinazione anti-HZ del 50% come obiettivo minimo perseguibile e del 75% come obiettivo ottimale nei sessantacinquenni e nei gruppi a rischio.
L’autore passa poi a considerare nel merito l’introduzione di nuovi vaccini, a cominciare dai vaccini contro le patologie da meningococco B e pneumococco. “Nel corso del 2014 le regioni hanno chiesto all’Istituto superiore di sanità (Iss) alcuni pareri sull’efficacia dei nuovi vaccini contro le patologie batteriche invasive, meningite meningococcica B e infezioni da pneumococco nell’anziano. In entrambi i casi l’Iss aveva fornito valutazioni contenenti numerose criticità, ma nonostante questo i due vaccini sono rientrati tra i trattamenti previsti nel nuovo calendario”.
I documenti dell’ISS citati dall’autore riportano effettivamente alcune cautele.
Per quanto riguarda la vaccinazione anti-menigococco B, la diffusione a tutti è prevista solo nel Regno Unito e non ancora in altri paesi, che le prove di efficacia sono ancora incerte, e che è sicuramente utile prevederlo per i gruppi a rischio. Scrivono i revisori dell’ISS nel documento datato 2015 (pdf):
“Il vaccino 4CMenB mostra, ad oggi, un buon profilo di immunogenicità nei confronti delle malattie invasive da meningococco B. Restano tuttavia aperti alcuni quesiti relativi all’efficacia clinica, la possibile comparsa di reazioni avverse rare, la durata della risposta immunitaria nel tempo e l’effetto della vaccinazione sui portatori sani.
Sembra esserci consenso sull’uso del vaccino 4CMenB nel corso di focolai epidemici e sull’offerta a gruppi ad alto rischio di contrarre la malattia (ad esempio i soggetti immunodepressi), sulla base di considerazioni sul rischio/beneficio individuale. Per l’implementazione di una strategia di vaccinazione estesa devono, invece, essere considerati anche gli aspetti relativi sia al vaccino sia alle possibili ricadute della sua introduzione sull’organizzazione dei servizi vaccinali e sull’accettazione da parte delle famiglie.
Nell’ipotesi di una vaccinazione universale, essendo l’incidenza dell’infezione maggiore nel primo anno di vita, l’avvio precoce del ciclo vaccinale è indispensabile per prevenire il maggior numero di casi.
La possibilità di somministrazione del 4CMenB insieme ad altri vaccini deve essere attentamente valutata, sia per non comprometterne l’accettabilità a causa dell’incrementato rischio di eventi avversi sia per non compromettere l’adesione o il completamento dei cicli vaccinali di routine. I dati sulla frequenza di febbre e sull’utilità della profilassi con paracetamolo in caso di somministrazione del solo vaccino Men B non sono a oggi conclusivi”. Un invito alla prudenza, insomma.
Per quanto riguarda la vaccinazione anti-pneumococco con i vaccini PCV23 e soprattutto PCV13, specialmente per gli anziani, l’ISS si era espresso con prudenza nel 2013 (pdf):
“In conclusione, nell’anziano sano il vaccino PPV23 è efficace nella prevenzione delle MIP che hanno un’incidenza limitata e non è efficace nella prevenzione delle polmoniti che rappresentano la patologia più frequente nell’anziano, mentre per il vaccino PCV13 le evidenze della sua efficacia clinica non sono ancora disponibili in questa fascia di età. Appare quindi opportuno aspettare i risultati di un trial clinico in corso (lo studio CAPITA) prima di modificare la attuale strategia vaccinale”.
Nel 2015 lo studio CAPITA ha dimostrato l’efficacia (46%) del vaccino PCV13 nell’anziano contro le polmoniti acquisite in comunità e le malattie invasive da pneumococco (solo delle specie coperte da vaccino). Quindi i dubbi del documento ISS hanno ricevuto almeno in parte una risposta. Lo studio CAPITA è stato pubblicato da New England Journal of Medicine (abstract). Lo studio è sostenuto da Pfizer.
Un altro caso spinoso si pone nei confronti dell’estensione della vaccinazione per la Varicella. Scrive l’autore: “In questo caso si rischia, nonostante gli sforzi del sistema sanitario, di non debellare la malattia e rimane il pericolo di contrarla in età adulta. Questo fallimento è già avvenuto per il Morbillo, ripetere l’errore anche per la Varicella propone dubbi anche sul piano etico”.
Il morbillo è uno degli obiettivi di eradicazione della strategia di sanità pubblica europea, vista la pericolosità della malattia. Negli anni, come attesta il Piano vaccinale 2016-2018, l’incidenza di morbillo nella popolazione italiana è sensibilmente diminuita. Si riconosce però che la copertura vaccinale da morbillo-parotite-rosolia che sarebbe necessaria per l’eradicazione della malattia (95%) non è ancora stata raggiunta, attestandosi oggi intorno all’85%. Un fallimento magari no, certo non un successo. Potrebbe avvenire lo stesso con il vaccino anti-varicella, offerto d’ora in avanti insieme al vaccino MPR? Cautele simili erano state espresse nel precedente piano vaccinale 2012-2014.
COPERTURE VACCINALI (x 100 abitanti) CALCOLATE SULLA BASE DEI RIEPILOGHI INVIATI DALLE REGIONI/PP.AA. – Anno 2014
Anche su altri vaccini l’autore esprime dissenso verso la loro immediata estensione generalizzata. “Il dibattito è aperto anche rispetto al vaccino del Papilloma virus da proporre ai maschi, siano essi infanti o adulti. La stessa cosa si può dire per il Rotavirus che sarebbe sufficiente utilizzare nei neonati ad alto rischio (pretermine e a basso peso), ma che il nuovo piano prevede per tutti. Ancora controversa è la decisione sulla vaccinazione degli anziani contro l’Herpes Zoster”.
Non abbiamo al momento documenti decisivi a favore o contro l’estensione di queste vaccinazioni. Forse questo è un elemento di metodo da tenere in considerazione, se è vero – come sottolinea l’autore – che il Piano vaccinale in scadenza “prevede, prima di introdurre nuove inoculazioni, un processo decisionale trasparente basato su una valutazione delle priorità effettuato da istituzioni indipendenti”.
Sull’offerta del vaccino HPV ai maschi, ad esempio, vale la stessa considerazione fatta da un documento interregionale sulla varicella: visto che, nonostante la volontà espressa dal Ministero della salute di uniformare le coperture vaccinali, su alcuni vaccini ogni regione è andata per conto suo, l’offerta di questi vaccini si presenta molto difforme sul territorio, con “possibili alterazioni del quadro epidemiologico delle malattie e disparità di offerta sul territorio nazionale”.
Non esistendo ancora, sempre secondo le osservazioni regionali, “un flusso informatizzato unico a livello nazionale e talvolta neppure nell’ambito regionale”, la preoccupazione è che l’accelerata introduzione di questi nuovi vaccini non sia destinata al successo. (vd. Nota al Piano vaccini del gruppo di lavoro sanità pubblica inviata alla commissione salute – pdf)
Infine l’autore pone un problema di costi, certo importante per decisioni che riguardano la sanità pubblica. “La spesa annua prevista per l’attuazione del piano ministeriale è pari a 620 milioni di euro, circa 300 in più rispetto a quello attualmente in vigore. Fermo restando il problema delle coperture, dovuto all’indeterminatezza della legge di stabilità, c’è da chiedersi se, sulla base di quanto riportato sopra, sia un investimento ben riposto”.
Il Piano nazionale vaccinale quantifica nella cifra teorica di 620 milioni di euro l’investimento per il nuovo piano. La spesa storica per i vaccini ammonta annualmente intorno ai 350 milioni di euro (la metà dei quali per i nuovi vaccini: HPV, Meningococco e Pneumococco; Osmed 2013). La differenza potrebbe ridursi centralizzando gli acquisti, ma certo rimane considerevole. Il nuovo Piano prevede fra l’altro anche l’aumento delle sedute vaccinali, dello sforzo informativo, e di personale formato (trovando il modo di superare il blocco delle assunzioni in sanità). Una bella sfida insomma. O un azzardo. A seconda dei punti di vista.
Luca Carra
Agenzia Zadig
scienzainrete.it